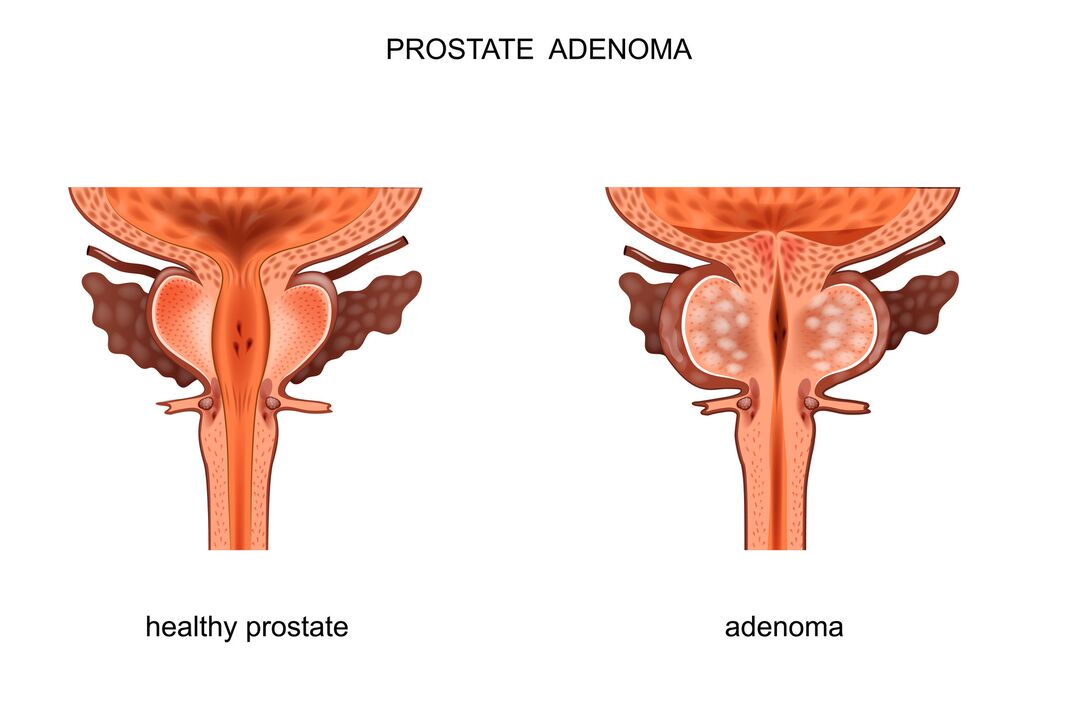
Adenomul prostatei, numit și hiperplazie benignă de prostată (HBP), este extrem de frecvent la bărbații peste 40 de ani. Cu această boală, apare o creștere benignă a țesutului glandular al prostatei, care poate duce la comprimarea uretrei, afectarea scurgerii de urină din vezică și, ca urmare, disconfort în timpul urinării. Adenomul prostatei poate provoca, de asemenea, probleme grave ale vezicii urinare și ale rinichilor.
Acest articol examinează cauzele și simptomele adenomului de prostată, precum și metodele moderne de diagnostic și tratament al acestei boli. Există multe tratamente eficiente pentru hiperplazia benignă de prostată, incluzând nu numai terapia medicamentoasă și chirurgia deschisă, ci și metodele chirurgicale minim invazive. Când apar primele simptome ale bolii, trebuie să consultați un medic care vă va lua în considerare simptomele, dimensiunea hiperplaziei, precum și starea generală de sănătate și vă va oferi cea mai optimă opțiune de tratament.
Motivele
Până acum, nu este pe deplin clar ce anume determină mărirea prostatei. Cu toate acestea, acest lucru se poate datora unei modificări a echilibrului hormonilor sexuali din corpul masculin. De-a lungul vieții, bărbații produc atât testosteron, hormonul masculin, cât și cantități mici de estrogen, hormonul sexual feminin. Pe măsură ce corpul îmbătrânește, cantitatea de testosteron activ din sânge scade, în timp ce cantitatea de estrogen rămâne la aproximativ același nivel. Studiile au arătat că o proporție mai mare de estrogen care intră în glanda prostatică poate crește activitatea substanțelor care accelerează creșterea celulelor prostatei.

O altă teorie indică rolul unui alt hormon sexual masculin - dihidrotestosteronul - care este important pentru dezvoltarea și creșterea prostatei la o vârstă mai mică. Unele studii au arătat că, chiar și atunci când nivelurile de testosteron din sânge încep să scadă, există încă un nivel ridicat de dihidrotestosteron în glanda prostatică, care poate împinge celulele prostatei să crească în continuare.
Glanda prostatică este situată direct sub vezică. Uretra (sau uretra), care scurge urina din vezică, trece prin centrul glandei prostatei. Din cauza acestei structuri anatomice o prostată mărită este capabilă să blocheze fluxul de urină.
Factorii de risc pentru o prostată mărită pot fi:
- Vârstă. Bărbații cu vârsta sub 40 de ani prezintă rareori simptome de prostată mărită. Aproximativ 30% dintre bărbați prezintă simptome ușoare până la vârsta de 60 de ani și aproximativ 50% până la vârsta de 80 de ani.
- Prezența BPH la rude. Dacă rudele dvs. de sânge, cum ar fi un tată sau un frate, au probleme cu prostata, atunci acest lucru înseamnă că este posibil să aveți și un risc crescut de a dezvolta hiperplazie de prostată.
- Alte afecțiuni medicale, cum ar fi diabetul, bolile cardiovasculare și disfuncția erectilă. Cercetările arată că diabetul, disfuncția erectilă și bolile cardiace și vasculare pot, în unele cazuri, crește riscul de a dezvolta BPH.
- Mod de viata. Obezitatea crește riscul de BPH, iar exercițiile fizice pot reduce acest risc.
Cu toate acestea, prezența niciunui dintre factorii de mai sus nu este un motiv pentru a crede că veți dezvolta cu siguranță adenom de prostată.
Simptome
Gravitatea simptomelor la diferite persoane cu adenom de prostată este diferită.
Semnele și simptomele frecvente ale BPH includ:
- dorință frecventă sau urgentă de a urina.
- o creștere a frecvenței urinării pe timp de noapte (nocturie).
- incapacitatea de a goli complet. vezica urinara.
- prezența unui volum rezidual de urină în vezică.
- un flux slab de urină sau oprire intermitentă la urinare.
- dificultate la începerea urinării.
- scurgeri de urină la sfârșitul urinării.
- infecții frecvente ale tractului urinar.
- incapacitate completă de a urina (anurie).
- prezența sângelui în urină (hematurie).
Merită să știți că dimensiunea glandei prostatei nu determină neapărat severitatea simptomelor. Unii bărbați cu o prostată ușor mărită pot avea simptome severe, în timp ce alți bărbați, chiar și cu o prostată extrem de mărită, pot prezenta simptome ușoare. Aproape toți pacienții experimentează o agravare treptată a simptomelor în timp. Este extrem de rar ca simptomele să se stabilizeze sau chiar să se amelioreze în timp.
Diagnostic
Dacă suspectați BPH, medicul dumneavoastră vă va pune întrebări detaliate despre simptomele dumneavoastră și va efectua un examen fizic. Această fază inițială poate include:
- Un sondaj pentru identificarea simptomelor și a factorilor de risc pentru boală.
- Examen rectal digital. Pentru a evalua dimensiunea și forma glandei prostatei, medicul va trebui să introducă un deget în rect. Acest studiu este extrem de informativ, permițându-vă să faceți o concluzie inițială despre starea prostatei.
- Analiza urinei. Analiza probei de urină poate ajuta la excluderea infecției sau a altor afecțiuni care pot provoca simptome similare.
- Test de sange. Rezultatele analizelor de sânge pot indica probleme cu rinichii.
- Test de sânge pentru antigenul prostatic specific (PSA). PSA este o proteină care este produsă numai de țesutul prostatic. Când prostata este sănătoasă, foarte puțin PSA se găsește în sânge. Testul poate fi făcut într-un laborator, spital sau cabinet medical. Nu este necesară o pregătire specială. O creștere rapidă a nivelurilor de PSA poate fi un semn că are loc o creștere rapidă a țesutului prostatic. BPH este una dintre cauzele posibile ale nivelurilor ridicate de PSA. Inflamația prostatei sau prostatita este o altă cauză frecventă a nivelurilor ridicate de PSA.
După examinarea inițială și testele necesare, medicul dumneavoastră vă poate recomanda teste suplimentare pentru a confirma BPH și a exclude alte condiții. Aceste teste pot include:
- Examen urodinamic. În acest studiu, pacientul urinează într-un recipient atașat la un aparat special care măsoară forța și volumul fluxului în timpul urinării. Rezultatele testelor vă ajută să urmăriți progresul bolii, determinând dacă starea dumneavoastră se îmbunătățește sau se înrăutățește.
- Testul volumului de urină reziduală. Acest test arată dacă vă puteți goli complet vezica. Testul se poate face cu o scanare cu ultrasunete sau prin introducerea unui cateter în vezica urinară după ce ați urinat pentru a măsura cantitatea de urină rămasă în vezica urinară.
- Păstrarea unui jurnal de urinare de 24 de ore. Înregistrarea frecvenței urinare și a cantității de urină poate fi utilă în special dacă mai mult de o treime din urinare apare noaptea.
- Examinarea cu ultrasunete transrectală. În acest caz, o sondă cu ultrasunete este introdusă în rect pentru a măsura dimensiunea și a evalua starea prostatei.
- Examinarea vezicii urinare (cistoscopie). În acest test, un cateter flexibil cu o cameră la capăt (cistoscop) este introdus în uretra, permițând medicului să vadă interiorul uretrei și al vezicii urinare.
- Biopsie de prostată. Poate fi necesar să se ia probe de țesut de prostată pentru a exclude cancerul de prostată.
Tratament
Există multe opțiuni diferite de tratament pentru BPH. Împreună, dumneavoastră și medicul dumneavoastră trebuie să decideți ce tratament este cel mai potrivit pentru dumneavoastră. Uneori, o combinație de tratamente diferite funcționează cel mai bine. Este posibil ca cazurile ușoare de HBP să nu necesite tratament.
Principalele tratamente pentru BPH sunt:
- Monitorizarea activă a evoluției bolii.
- Terapia medicamentoasă.
- Chirurgie minim invazivă.
- Intervenții chirurgicale.
- Supravegherea activă.
Dacă medicul dumneavoastră alege această opțiune, starea dumneavoastră medicală va fi monitorizată îndeaproape, fără niciun medicament sau intervenție chirurgicală. Mai mult, veți fi examinat anual. Dacă simptomele se agravează sau apar simptome noi, medicul dumneavoastră vă poate sugera să începeți tratamentul activ. Bărbații cu simptome ușoare pot fi buni candidați pentru supravegherea activă. Bărbații cu simptome ușoare care nu-i deranjează sunt, de asemenea, buni candidați.
Avantajul acestei abordări este că nu există efecte secundare, dar există posibilitatea ca mai târziu să fie mai dificilă reducerea simptomelor.
Terapie medicală
Blocante alfa
Blocanții alfa sunt medicamente care relaxează mușchii uretrei, prostatei și vezicii urinare. Acestea îmbunătățesc fluxul de urină și reduc simptomele BPH fără a afecta dimensiunea prostatei. Blocanții alfa includ alfuzozina, terazosina, doxazosina și tamsulosina.
Unul dintre beneficiile blocantelor alfa este că acestea încep să lucreze imediat după ce le-ați luat. Efectele secundare pot include amețeli, oboseală și probleme de ejaculare.
Bărbații cu BPH moderată până la severă și bărbații care sunt îngrijorați de simptomele lor sunt buni candidați pentru a începe terapia alfa-blocantă.
Inhibitori de 5-alfa reductază
Inhibitorii 5-alfa-reductazei sunt medicamente care blochează producția de dihidrotestosteron, un hormon masculin care se poate acumula în prostată și poate determina creșterea acestuia. Aceste medicamente reduc dimensiunea prostatei și cresc fluxul de urină. Aceste medicamente includ finasterida și dutasterida.
Aceste medicamente reduc semnificativ riscul de complicații ale BPH. De asemenea, fac mai puțin probabil ca în viitor să aveți nevoie de o intervenție chirurgicală. Efectele secundare includ disfuncția erectilă și scăderea libidoului (dorința sexuală). Cu toate acestea, va trebui să continuați să luați pastilele pentru a preveni reapariția simptomelor bolii.
Terapia combinată
În terapia combinată, blocanții alfa și inhibitorii 5-alfa reductazei sunt utilizați împreună. Posibile combinații de medicamente includ finasteridă și doxazosin sau dutasteridă și tamsulosin. Urologul dumneavoastră vă poate prescrie, de asemenea, o combinație de blocante alfa și medicamente numite blocante ale receptorilor muscarinici dacă aveți simptome de vezică hiperactivă. Cu o vezică hiperactivă, mușchii vezicii se contractă necontrolat și determină creșterea frecvenței urinare, nevoia bruscă de a urina și incontinența urinară. Medicamentele antimuscarinice sunt medicamente care relaxează mușchii vezicii urinare.
Terapia combinată îmbunătățește semnificativ simptomele și previne agravarea BPH. Cu toate acestea, merită să ne amintim că fiecare medicament poate provoca reacții adverse. Este posibil să aveți mai multe efecte secundare cu două medicamente decât dacă ați luat un singur medicament.
Tratamente alternative
Auto-medicația, utilizarea medicinei tradiționale sau tratamentul cu diferite plante (medicament pe bază de plante) nu sunt recomandate de profesioniștii din domeniul sănătății. Multe studii arată că utilizarea unui astfel de tratament nu este eficientă și, în unele cazuri, poate provoca daune ireparabile. În plus, ierburile și suplimentele alimentare (suplimente alimentare) nu trec prin același proces de testare ca medicamentele. Ca urmare, calitatea și puritatea suplimentelor fără prescripție medicală pot varia.
Intervenții chirurgicale minim invazive
Intervențiile minim invazive se efectuează cu anestezie minimă și sugerează o recuperare mai rapidă. Destul de des, procedura poate fi efectuată chiar în cabinetul medicului sau în ambulatoriu.
Ameliorarea imediată a simptomelor este cel mai mare beneficiu al intervenției chirurgicale minim invazive. Mulți bărbați au îmbunătățit fluxul de urină și controlul vezicii urinare după o intervenție chirurgicală minim invazivă. Dacă aveți probleme urinare, obstrucție a tractului urinar, pietre vezicale, sânge în urină, volum rezidual de urină în vezică după golire sau nu ați observat efectul medicamentului, atunci intervenția minim invazivă poate fi următorul pas în tratamentul boală.
Cu toate acestea, merită să știm că orice intervenții chirurgicale, inclusiv cele minim invazive, prezintă un risc de efecte secundare, inclusiv:
- Infectii ale tractului urinar.
- Sânge în urină.
- Senzație de arsură la urinare.
- Nevoia de golire mai frecventă a vezicii urinare.
- Îndemn brusc de a urina.
- Disfuncție erectilă.
Tehnicile de chirurgie minim invazivă includ:
- Creșterea uretrală prostatică (sau tehnica PUL) - Această procedură utilizează o mașină specială pentru a plasa implanturi mici în glanda prostatică. Aceste implanturi ridică și mențin prostata mărită mai sus și în această poziție, în timp ce presiunea asupra uretrei este redusă și fluxul de urină se îmbunătățește. În acest caz, nu există distrugerea sau îndepărtarea țesutului prostatic. PUL se poate face atât cu anestezie locală, cât și cu anestezie generală. Majoritatea pacienților observă ameliorarea simptomelor în decurs de 2 săptămâni. În unele cazuri, pot apărea dureri sau senzații de arsură la urinare, sânge în urină sau un puternic impuls constant de a urina. Aceste reacții adverse se rezolvă de obicei în decurs de două până la patru săptămâni. Pacienții cu antecedente de alte probleme de sănătate sau pacienții cu risc crescut de intervenție chirurgicală pot fi buni candidați pentru creșterea uretrei prostatice.
- Termoterapie cu microunde transuretrală (sau TUMT) - Această procedură utilizează microunde pentru a distruge țesutul prostatic. În primul rând, medicul introduce un cateter prin uretra în glanda prostatică, iar apoi un radiator încorporat în cateter trimite microunde pentru a încălzi zonele selectate ale prostatei. Căldura distruge excesul de țesut prostatic. Această procedură de obicei nu necesită anestezie și riscul de reacții adverse este minim.
- Ablația prin convecție a vaporilor de apă (terapia Rezum) pentru patologia prostatei - această procedură folosește energia termică pentru a distruge excesul de țesut prostatic. În același timp, apa sterilă din interiorul unui dispozitiv portabil special este încălzită la o temperatură chiar peste punctul de fierbere când se transformă în abur. Acest abur fierbinte provoacă apoi moartea rapidă a celulelor. Tratamentul se poate face în cabinetul unui medic sub anestezie locală. După procedură, este posibil să aveți sânge în urină pentru o perioadă de timp și va trebui, de asemenea, să utilizați cateterul timp de câteva zile. Urinarea dureroasă sau frecventă după procedură trebuie să dispară în aproximativ 3 săptămâni. Efectele secundare sexuale, cum ar fi disfuncția erectilă, sunt puțin probabil.
Proceduri chirurgicale tradiționale
Intervențiile chirurgicale cu îndepărtarea unei părți a țesutului prostatic sunt efectuate atunci când alte metode de terapie sunt ineficiente, cu simptome extrem de pronunțate (de exemplu, atunci când este complet imposibil să urinezi). Acestea includ:
- Rezecția transuretrală a prostatei (TURP)
TURP este una dintre cele mai frecvente proceduri pentru BPH. În această operație, după efectuarea anesteziei, chirurgul introduce un instrument special subțire prin glandul penisului în uretra. Cu acest instrument, medicul elimină excesul de țesut prostatic. După procedură, de obicei trebuie să utilizați cateterul timp de 1 până la 2 zile. Efectul unui astfel de tratament durează de obicei 15 ani sau mai mult. Ca orice altă intervenție chirurgicală, TURP are efecte secundare, iar anestezia utilizată în intervenție prezintă un anumit risc. Efectele secundare ale TURP pot include ejaculare retrogradă, disfuncție erectilă, infecții ale tractului urinar postoperator și incontinență urinară. Recuperarea completă durează 4 până la 6 săptămâni.
- Enucleația cu laser a prostatei
În această procedură, chirurgul plasează un instrument subțire prin penis în uretra. Un laser introdus în instrument distruge excesul de țesut prostatic. Cu toate acestea, ca și în cazul rezecției transuretrale a prostatei, nu sunt necesare incizii. Recuperarea după enucleația cu laser este foarte rapidă, dar după aceea, timp de câteva zile este posibil să aveți sânge în urină și urinări frecvente sau dureroase. Această procedură necesită, de asemenea, anestezie, care este asociată cu anumite riscuri.
- Chirurgie pentru îndepărtarea prostatei
În prezent, operațiile de îndepărtare a prostatei pentru BPH la bărbați sunt efectuate extrem de rar, cu ineficiența tuturor celorlalte metode de terapie. Aceste intervenții chirurgicale au riscuri și efecte secundare semnificative, inclusiv disfuncție urinară, disfuncție erectilă și complicații grave în timpul operației în sine.
Complicații
Lipsa îngrijirii medicale în timp util pentru BPH poate duce la apariția complicațiilor grave, care includ:
- Incapacitate bruscă și completă de a urina (retenție urinară, anurie). În această condiție, poate fi necesar să introduceți un cateter în vezică pentru a permite scurgerea urinei din vezica care debordează. În unele cazuri, poate fi necesară o intervenție chirurgicală pentru a reduce retenția urinară.
- Infectii ale tractului urinar. Nerespectarea completă a vezicii urinare vă poate crește riscul de a dezvolta infecții ale tractului urinar.
- Pietre vezicale. Pietrele vezicii urinare se formează și din cauza incapacității de a goli complet vezica urinară. Pietrele pot provoca infecții, iritații ale vezicii urinare, sânge în urină și obstrucție suplimentară a fluxului de urină.
- Deteriorarea vezicii urinare. Dacă se golește incomplet, vezica se poate întinde, ceea ce în timp duce la o slăbire a peretelui muscular. Drept urmare, vezica urinară devine incapabilă să se contracteze corespunzător, ceea ce îngreunează în continuare golirea.
- Afectarea rinichilor. Retenția de urină poate provoca creșterea presiunii în vezică și refluxul de urină către rinichi, care poate deteriora direct rinichii sau poate crește riscul de a dezvolta infecții. Aceste complicații sunt extrem de grave și pot dura toată viața.
Majoritatea bărbaților cu o prostată mărită rareori dezvoltă aceste complicații, dar rețineți că multe complicații, inclusiv retenția urinară acută sau afectarea rinichilor, pot reprezenta o amenințare gravă pentru sănătatea și viața dumneavoastră. Dacă aveți simptome ale bolii, trebuie să consultați imediat un medic.
Dieta și prevenirea dezvoltării adenomului de prostată
Din păcate, nu există o modalitate fiabilă de a preveni dezvoltarea adenomului prostatei, dar pierderea în greutate și alimentația adecvată cu un conținut ridicat de fructe și legume în dietă pot reduce rata de extindere a prostatei. Acest lucru se poate datora faptului că excesul de țesut adipos din organism poate crește nivelul de hormoni și alți factori din sânge și poate stimula creșterea celulelor prostatei. Activitatea fizică constantă ajută, de asemenea, la controlul greutății și al nivelului hormonal, reducând astfel riscul de a dezvolta adenom de prostată.


























